阿奇霉素耐药为何如此严重?为什么有些患儿一吃阿奇霉素症状就缓解?阿奇霉素能否多疗程服用?
总有家长问我,阿奇霉素要不要吃3停4?
吃3好理解;而停4,意味深长......
停4天后,准备再吃吗?
家长也许只需一个答案:要,或不要。但作为医生,想有理有据地回答这个问题,并不轻松。
因为阿奇霉素这个药实在有点特殊。
阿奇霉素能覆盖多种类型的病原体。面世后疗效显著,除对非典型细菌(如肺炎支原体/衣原体等)有抗菌作用外,在治疗其他常见细菌性疾病中也曾大显身手。
但好景不长,随着全球大范围使用,其耐药现象日趋严重,尤其东亚。
2010年,上海华山医院报道:当地近90%的肺炎支原体对大环内酯类抗生素耐药。
2012年,北京CDC报道:当地肺炎支原体对大环内酯类抗生素耐药率达95%。
2013年,日本冈山报道,自2008至2012年间,耐药肺炎支原体菌株逐渐上升,监测地区耐药率50%-93%不等。
同样,对大环内酯类抗生素耐药的肺炎链球菌也明显增多,约40%-50%。
因为长半衰期,所以使用阿奇霉素期间,体内会持续存在一定浓度的药物,会产生亚抑制,促进耐药菌株的产生。长半衰期是把双刃剑:
正因为日益严重的耐药,所以阿奇霉素的治疗地位逐渐下降。
如,19版《尼尔逊儿科学》(2011年原版发行,2017年出其中译版 )把阿奇霉素作为治疗细菌性鼻窦炎的备选(下图)。
而近两版(2016和2019出版)明确指出:阿奇霉素不再适用于治疗细菌性鼻窦炎(见下图)。
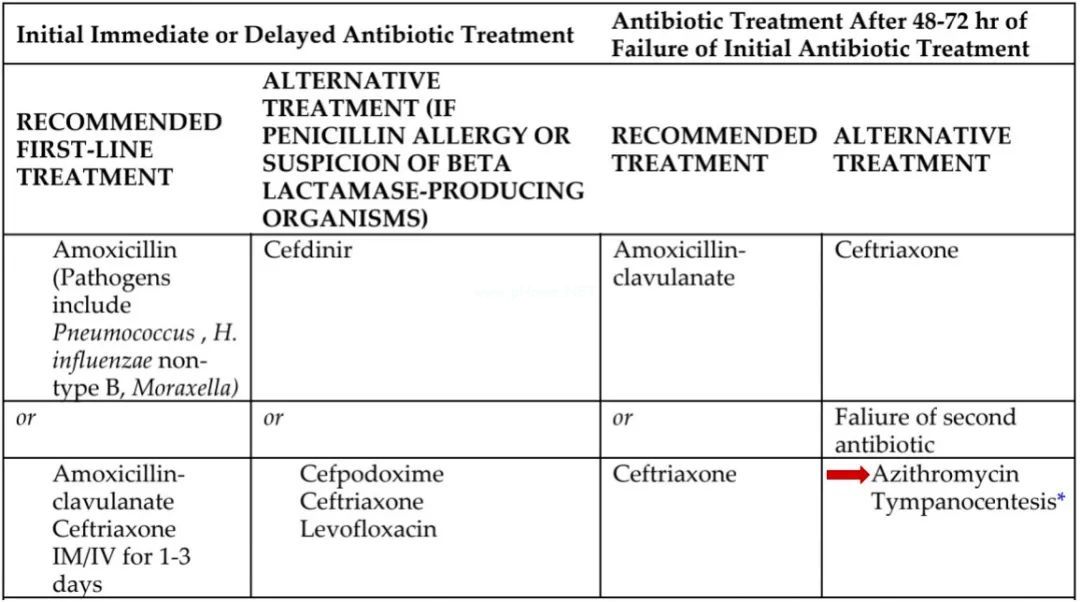
另外,治疗儿童急性中耳炎,阿奇霉素也是最靠后的选择(见下图红色箭头所指)。
所有大环内酯类药物除其抗生素作用外,还具备另一功能:抗炎作用(免疫调节)。
一提到“炎症”,有人就会联想到“细菌感染”,其实这两个概念不能等同。
细菌感染可导致炎症反应,但病毒/真菌等其他病原体感染后同样可引起炎症反应;
而非感染性疾病(如,自身免疫性疾病、哮喘等)也和身体过度活跃的炎症反应有关。
过强的炎症反应会破坏组织器官,甚至危及生命(如炎症风暴),所以需采取抗炎治疗(如激素/免疫抑制剂等)。
一些慢性炎症性疾病,也需长期服用抗炎药(如布洛芬/激素等)。
可阿奇霉素的独特之处就在于:它既是抗生素,又是消炎药。
炎症反应由炎症因子引起。研究显示:阿奇霉素可抑制IL-1β、IL-2、TNF、GM-CSF等炎症因子,继而可减少炎症反应引发的呼吸道粘膜损伤。
这种抗炎效应不仅在动物实验中被证实,在临床研究中也有发现:
即便是耐药肺炎支原体感染,部分感染不严重的患儿在使用阿奇霉素后,症状也可缓解。
非肺炎支原体感染导致的肺炎,其他抗生素联合阿奇霉素,可取得更好的临床症状改善。
病毒诱发的复发喘息患儿,在喘息发作早期使用阿奇霉素,不仅可缩短喘息持续时间,而且能减少进展为下呼吸道感染的风险。
部分重症哮喘患者,长期维持服用(6个月以上)阿奇霉素,可减少哮喘的急性加重。
要知道上述结果只是临床研究的结论,还不能将其作为诊疗常规而推广。
2021版全球哮喘管理和预防策略(GINA)也只是将阿奇霉素纳入对18岁以上重度哮喘患者的管理方案中。
阿奇霉素作为抗生素,理应接受抗生素使用规范的约束。
考虑到长期服用可能促进耐药菌株产生及其他不良反应,所以不建议将其作为抗炎药物用于儿童常见疾病。
而对于儿童罕见病(如囊性纤维化合并铜绿假单胞菌慢性感染、肺部非结核分枝杆菌感染等),可考虑长期服用。
用药后,需着重观察:1、有无不良反应;2、评估疗效(如观察症状变化)。
通常在启动抗生素治疗的48小时后评估疗效;若不足48小时,患者症状有明显加重或好转,也可认为无效或有效。
阿奇霉素的疗效及可能原因:
患者在使用阿奇霉素后出现症状缓解,既可能是其抗菌作用,也可能是其抗炎作用,或兼而有之。如果较真(抬杠)的话,甚至也可能是诊断错误。
比如,呼吸道病毒感染患儿用了阿奇霉素,就会把本来的自限过程误认为是疗效。
如果患儿在使用阿奇霉素后,症状没有明显缓解、甚至加重,就要警惕:耐药;或出现并发症;或诊断错误。
用药后出现症状缓解,到底是药物的作用?还是身体自身的恢复?很多时候并不能清晰分辨。
尤其是使用有双重功效的阿奇霉素后症状缓解,更不能轻易断定是其抗菌作用。
好在,现代医学已建立一种可客观判断疗效的方法,那就是随机对照双盲试验。
阿奇霉素治疗肺炎支原体的多疗程方案见于国内两个指导性文献。
虽时隔四年,但两文的表述十分接近(见上图黄标和蓝标)。不过还是有点差异:15年共识认为4天后可启动第2疗程,而19年规范建议等2-3天。
因为原文没有给出这个建议的参考文献,所以我也不清楚为何要吃多个疗程?为何要缩短间隔时间?是撰写专家个人看法?还是基于可靠的临床证据?
关于阿奇霉素的重复使用指征,两文的表述也不够清晰:轻症和重症,都可重复?还是只有重症才需重复?
所以你看,对官方指导性文献,再怎么严格要求都不为过,标点符号也要死扣,否则易产生误读,引发过度干预。
关于何时停药,四年后有了一点变化:15年的“和”变成了19年的“、”,可见作者用心良苦,好歹更新了一点。
如果遵照15年共识和19年规范:对于肺炎支原体感染导致的肺炎,临床症状无明显改善、影像学无明显好转、炎症指标无明显下降,难道就得一轮一轮的用阿奇霉素?
我所阅读的其他英文指南、教科书,从未提及多疗程使用阿奇霉素以治疗肺炎支原体感染。它通常会提醒:
即使阿奇霉素治疗症状改善,也要警惕系阿奇霉素的抗炎效应;
如果症状较重(或者慢性症状),推测耐药肺炎支原体感染的话,则要考虑换药(如下图)。
使用阿奇霉素,理应根据其适应症及耐药现状来把握指征。
比如,治疗百日咳感染、旅行者腹泻、猫抓病等,就首选阿奇霉素,因为导致这类疾病的病原体仍然对阿奇霉素敏感。
考虑肺炎支原体引起的下呼吸道感染,尽管可首选阿奇霉素,但需严格评估疗效,因为耐药率过高。症状较重,无明显疗效时,需换药,而非重复使用。
需要特别指出的是,尽管有些患儿一吃阿奇霉素,咳嗽症状就缓解,停药后,咳嗽再次加重。这种现象很难完全用其抗菌机制解释,要警惕存在呼吸道慢性炎症的可能。
因为考虑到多疗程使用阿奇霉素可能引发的一系列不良反应。比如,促使耐药菌株出现、导致体内菌群失衡、增加肥胖风险、甚至听力损失,所以多疗程只适用于个别儿童罕见病。
对于儿童常见呼吸道疾病,多疗程使用阿奇霉素,虽可以利用其抗炎机制获得症状的缓解,但权衡其可能的不良后果,得不偿失。
学小儿推拿,作人生赢家!赶快领取优惠券开始学习吧!

本文收录于合集: